On le sait, l’accès à l’IVG reste compliqué dans certaines contrées françaises. Les raisons sont multiples : fermeture de nombreux centres d’orthogénie, tensions sur certaines périodes de l’année, été en tête, difficultés d’accès au bloc opératoire, avec des plages non réservées, manque de médecins dû à un problème de démographie, sans même compter la double clause de conscience qui frappe cet acte de soin… En outre, l’orthogénie est une activité peu valorisée, donc peu attractive. Les sages-femmes pourraient-elles améliorer la situation ? Un certain nombre d’entre elles en sont convaincues, mais leur chemin est encore long. Si elles s’illustrent depuis 2016 en réalisant des IVG médicamenteuses, les sages-femmes ont encore un accès très restreint à la pratique de l’IVG instrumentale. Leur engagement permettra pourtant de pérenniser l’offre de soins en la matière, voire de l’augmenter. Les 25es Journées de l’Association nationale des centres d’IVG et de contraception (Ancic) ont permis de revenir sur cet historique compliqué, avec une présentation de Claire Wolker-Jarfaut, sage-femme orthogéniste à l’hôpital Simone-Veil, à Troyes, coprésidente de l’Association nationale des sages-femmes orthogénistes (Ansfo) et membre du CA de l’Ancic.
Presque dix ans d’histoire législative
Même si la part des IVG médicamenteuses n’a cessé d’augmenter, atteignant 78 % selon les données de la Direction de la recherche, des études, de l’évaluation et des statistiques (Drees) parues fin septembre – contre 68 % en 2019 et 31 % en 2000 -, l’accès à l’IVG instrumentale reste primordial. C’est le cas lorsque le terme de la grossesse est assez avancé, lorsque la patiente préfère cette méthode ou en présence de contre-indications, voire d’échecs, de la méthode médicamenteuse. Certains centres d’orthogénie ont compris avant d’autres l’intérêt de travailler avec des sages-femmes. Ainsi, à la Pitié-Salpêtrière, une équipe avait proposé que des sages-femmes orthogénistes réalisent des IVG instrumentales à la place des médecins dès 2013. Soit trois ans avant que les sages-femmes soient autorisées à réaliser des IVG médicamenteuses ! La structure avait proposé un protocole de coopération, validé un an plus tard par l’AP-HP. Il a encore fallu un an de plus pour que l’ARS d’Île-de-France valide à son tour le protocole, en 2015. Ensuite, de nombreux échanges ont eu lieu avec la HAS jusqu’en 2019. La Haute Autorité n’a jamais transmis aucune réponse, ni positive ni négative.
Puis, en décembre 2020, la loi de financement de la Sécurité -sociale introduit une expérimentation de trois ans de la pratique de l’IVG instrumentale par les sages-femmes, sans limite de terme, tout en restant dans le respect du délai légal. Il faut encore attendre un an pour voir publier les décrets d’application. Un appel à projets national a ensuite été lancé, les projets devant être déposés avant avril 2022. Enfin, en octobre et décembre 2022, des arrêtés du ministère de la Santé et de la Prévention fixent la liste des établissements retenus pour pratiquer l’expérimentation. Vingt-six centres sont retenus, dans 9 régions : Île-de-France (9 établissements, dont 6 à l’AP-HP), Provence-Alpes-Côte d’Azur (Marseille, Aubagne, Toulon, Avignon, Gap), Auvergne-Rhône-Alpes (Lyon, Saint-Julien-en-Genevois, Aubenas), Centre-Val de Loire (Blois et Tours), Bretagne (Vannes et Guingamp), Hauts-de-France (Lille et Lens), Grand Est (Troyes), Normandie (Mont-Saint-Aignan) et Pays de la Loire (Nantes). Il n’y a donc rien en Nouvelle-Aquitaine, Occitanie, Bourgogne-Franche-Comté, Corse ou dans les Drom. En parallèle est arrivée la loi de mars 2022 visant à renforcer le droit à l’avortement. Selon le texte, le champ de compétences des sages-femmes est à nouveau élargi. Elles doivent pouvoir pratiquer l’IVG instrumentale sans limite de terme. Mais les décrets d’application restent en attente. Leur publication dépendra du résultat de cette fameuse expérimentation.
Résultats rassurants
D’autres pays n’ont pas été aussi lents. Comme le rappelait Claire Wolker-Jarfaut, en Californie, une loi d’octobre 2013 autorise la pratique d’IVG instrumentales par des nurse practionners ou des certified nurse midwives ayant suivi une formation spécifique. En Afrique du Sud, depuis 1996, une loi autorise les sages-femmes à la pratique des avortements jusqu’à 14 SA, avec une pratique des aspirations manuelles intra-utérines. Et au Vietnam, les infirmières praticiennes et les assistants médicaux sont autorisés à fournir des services d’avortement au cours du premier trimestre depuis 1945. De son côté, l’Organisation mondiale de la santé reconnaît que l’IVG pratiquée par des professionnels de santé intermédiaires formés à cet effet est une option sûre. Menées aux États-Unis, en Inde, en Afrique du Sud et au Vietnam, des études ont fourni des résultats hétérogènes, « mais plusieurs méta-analyses ne montrent pas de différence significative dans la fréquence des complications des IVG chirurgicales réalisées par des non-médecins formés spécifiquement et des IVG chirurgicales effectuées par des médecins, soulignait la sage-femme orthogéniste. Par ailleurs, en France, les sages-femmes pratiquent déjà des actes à risques dans la sphère génitale : manœuvres, délivrance artificielle, épisiotomie, révision utérine, pose de DIU… Elles sont très aguerries à ces gestes. »
Une formation trop longue
Malgré leur expertise reconnue, le législateur n’a pas simplifié le parcours des sages-femmes volontaires. Paru fin 2021, un décret leur demande une qualification universitaire en orthogénie ou une expérience minimale d’un an dans le domaine de la santé des femmes, dont 6 mois en orthogénie, complétée d’une formation théorique de 2 jours portant sur le geste chirurgical d’IVG, ses complications et l’analgésie locale. Côté pratique, la sage-femme doit observer au moins 30 actes d’IVG par voie instrumentale réalisés par un médecin, puis en réaliser elle-même 30 autres en présence d’un médecin formé à cette activité et disposant d’une expérience de plus de 2 ans ou ayant réalisé plus de 60 actes. « C’est vraiment beaucoup ! C’est très long, commentait Claire Wolker-Jarfaut. Il faut avoir un certain nombre d’IVG dans l’année et avoir accès au bloc très régulièrement pour pouvoir observer. Et l’on a envie de commencer à pratiquer beaucoup plus vite. On ne nous a jamais demandé d’observer 30 accouchements avant de commencer à pratiquer dans le cadre de formations à 4 mains ! » En outre, ces formations théorique et pratique doivent être organisées par l’établissement qui emploie la sage-femme. Au pire, il pourra passer une convention avec un autre centre. L’établissement doit aussi répondre à certaines obligations : procédures de recours en cas de besoin, accès aux produits sanguins labiles, formation des sages-femmes, information sans délai de l’ARS en cas d’événement indésirable. Les établissements retenus pour l’expérimentation sont toutefois éligibles à un financement pour les frais de formation des sages-femmes.
À l’Ansfo, une première réunion a permis de constater une mise en place disparate de cette expérimentation. Certaines sages-femmes sont en cours de formation théorique, quand d’autres ont déjà terminé leur formation pratique. Des résultats sont attendus pour la fin de l’année. Globalement, les sages-femmes rencontrent des difficultés à libérer du temps de travail. Certains centres, où n’exerçait auparavant aucune sage-femme, tardent à en recruter. Par ailleurs, certains médecins ne pratiquent pas les IVG au-delà de 12 SA, ce qui rend difficile l’observation puis la réalisation d’actes avec un terme supérieur. À l’inverse, les sages-femmes volontaires sont motivées et leur compagnonnage avec les médecins apparaît très positif. L’apprentissage du geste est quant à lui très facile. « En plus de libérer du temps de médecin pour des prises en charge plus complexes, la pratique de l’IVG instrumentale offre aux sages-femmes la possibilité d’accompagner toutes les grossesses, souhaitées ou non. Elle leur permet aussi d’accompagner les femmes à différents moments de leur parcours procréatif », concluait Claire Wolker-Jarfaut.
Extension de l’IVG médicamenteuse en ville
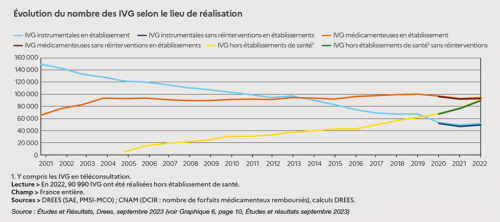
La loi de mars 2022 a aussi étendu le délai légal de réalisation des IVG médicamenteuses hors établissement de santé, passant de 7 SA à 9 SA. Impossible de connaître ce qui a changé sur le terrain depuis. Dans son bilan paru fin septembre, la Drees n’est en effet pas parvenue à comptabiliser les avortements en fonction du terme des grossesses. On pourrait alors se tourner vers la Caisse nationale d’assurance maladie. En effet, la tarification a changé, avec la mise en place de deux forfaits pour les IVG médicamenteuses réalisées en ville. Globalement, avant 7 SA, un forfait de 183,57 euros est prévu, auquel s’ajoute le coût des consultations et d’autres actes. Pour les avortements réalisés au cabinet entre 7 SA et 9 SA, le forfait a été augmenté à 196,53 euros. Or, selon Emmanuelle Lhomme, médecin généraliste responsable du centre d’orthogénie de l’hôpital Cochin-Port Royal, en région parisienne, « 96 % des forfaits sont facturés au tarif entre 7 et 9 SA. On sait très bien que cela ne correspond pas à la réalité des termes des femmes qui sont reçues en cabinet pour une IVG médicamenteuse. Il y a un biais de facturation évident. » Concernant les IVG médicamenteuses réalisées via téléconsultation, il est aussi compliqué d’obtenir des données. En effet, seuls les parcours complets, avec délivrance des médicaments en officine, sont comptabilisés. Selon la Drees, « 972 médicaments ont ainsi été délivrés en pharmacie pour des IVG réalisées par téléconsultation », contre 971 en 2021. Lorsque la téléconsultation ne concerne qu’une partie du parcours, consultations d’information ou de suivi par exemple, l’IVG n’est pas comptabilisée comme telle, ce qui entraîne forcément une sous-estimation du recours à la téléconsultation pour cet acte.
■ Géraldine Magnan



