EXPOSÉ
Armelle* et Vanessa* nous sont toutes deux adressées par la même gynécologue avec la même interrogation face à leur prolapsus : « Pensez-vous qu’un pessaire cube serait la solution ? »
ANAMNÈSE
Armelle et Vanessa ont respectivement 51 ans et 55 ans. Toutes deux sont ménopausées. Leur IMC est légèrement au-dessus de la limite supérieure, respectivement de 26 et 27 (1).
Toutes deux ont une hypothyroïdie diagnostiquée il y a 12 ans pour Armelle, et il y a 6 ans pour Vanessa. Cette dernière est porteuse d’un méningiome inopérable (car proche de la carotide) pour lequel il lui a été prescrit un traitement de corticoïdes en vue de diminuer l’œdème cérébral. Toutes deux présentent des épisodes réguliers de constipation, depuis deux ans pour Armelle et « des années » pour Vanessa. Toutes deux ont accouché deux fois : premier accouchement par forceps, second spontané, avec épisiotomies pour chaque naissance. Les enfants d’Armelle pesaient 3360 et 3400 grammes. Ceux de Vanessa pesaient respectivement 3700 et 4000 grammes.
Toutes deux exercent le métier de coiffeuse.
Armelle et Vanessa présentent des ptoses pour lesquelles elles nous sont adressées.
Concernant Armelle, il s’agit d’une cystocèle de stade 2, limite 3 associée à une hystérocèle de stade 1 (probablement limitée par la vessie que l’utérus pousse vers l’extérieur) et à une rectocèle de stade 1. Il existe par ailleurs une forte béance vaginale.
Du côté de Vanessa, il s’agit d’une urétrocèle de stade 2 qui a tendance à s’extérioriser, poussée par une hystérocèle de stade 2. Elle aussi présente une béance vaginale, mais moindre.
La problématique qui touche Armelle est plus avancée que celle de Vanessa, mais cette dernière a déjà bénéficié d’une chirurgie par bandelettes sous-urétrales il y a huit ans.
Pour Armelle et Vanessa, le testing des muscles releveurs cote respectivement à 3 et 4. La masse musculaire est bien équilibrée. Leur IMC, rappelons-le, est légèrement au-dessus de la limite supérieure. De fait, on retrouve du tissu graisseux. Toutes deux ont une hypothyroïdie qui impacte sur la qualité de leurs tissus.
De plus, toutes deux sont ménopausées, et si Vanessa ne peut pas bénéficier d’œstrogénothérapie locale du fait de son méningiome, Armelle l’a refusée au motif qu’elle « ne veut pas prendre des hormones ».
Les classifications des prolapsus
Classification de Baden et Walker [1]
La classification de Baden-Walker évalue le degré de protrusion à l’effort de chacun des trois compartiments vaginaux (antérieur, moyen et postérieur) selon quatre grades.
| STADE | LOCALISATION DU PROLAPSUS |
| 1 | Intravaginal, descente de l’étage à mi-chemin entre sa position normale et l’hymen |
| 2 | Affleurant à la vulve, descente de l’étage jusqu’au niveau de l’hymen |
| 3 | Dépassant l’orifice vulvaire, extériorisation de l’étage au-delà de l’hymen |
| 4 | Prolapsus totalement extériorisé |
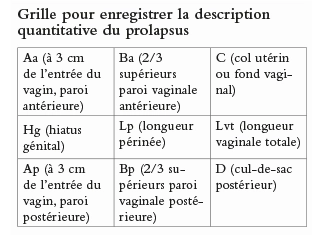
Classification Pop-Q de l’International Continence Society [2]
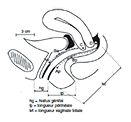
La classification Pop-Q mesure en centimètres la descente à l’effort de six points dans le vagin, correspondant aux trois compartiments (Aa et Ba en avant, C et D en apical, et Ap et Bp en postérieur). Elle permet également de préciser la profondeur vaginale et la notion de « béance vulvaire » grâce à trois mesures supplémentaires (tvl, gh, et pb). Cette classification permet de décrire et hiérarchiser le degré de protrusion en quatre grades assez proches de ceux de la classification de Baden-Walker. L’utilisation du Pop-Q est encouragée, car il permet des mesures utiles pour le suivi de la prise en charge.
Dans le langage courant, le périnée est la plupart du temps défini par un « muscle », voire un « plancher ». Cet abus de langage renvoie à une image en 2D héritage du passé, quand le périnée n’était décrit qu’à travers la dissection de cadavres. Il donne à croire qu’il suffirait d’avoir un « bon muscle » ou un « bon plancher » pour n’avoir aucun problème. Or le périnée, c’est beaucoup plus que cela. Le Larousse en donne la définition suivante : « région du corps fermant en bas le petit bassin, traversée par la terminaison des voies urinaires, génitales et digestives » [3]. Il s’agit, autrement dit, d’un espace en 3D composé de tissus graisseux, de muscles, de ligaments, de fascias, de glandes, de canaux, avec des reliefs chez la femme comme chez l’homme.
SUIVI PROPOSÉ
Comme questionné par la gynécologue, nous proposons à ses deux patientes le recours au pessaire cube au quotidien. Nous proposons d’associer à cela la ceinture Physiomat® pour les stations debout prolongées, car nous sommes alors début novembre, une période qui s’annonce chargée pour les deux coiffeuses à l’approche des fêtes de Noël.
Dans un second temps, nous leur suggérons un travail fonctionnel (transit, hydratation…) et un travail posturo-respiratoire global dans le cadre d’une rééducation du périnée déjà prescrite par la gynécologue.
Armelle refuse le dispositif intracavitaire. Nous lui proposons donc de commencer par le travail de rééducation. Elle refuse, au motif que notre cabinet est trop éloigné de son domicile et que nous ne travaillons pas le lundi, son jour de repos. Nous l’orientons vers plusieurs consœurs plus proches de chez elle ou de son travail, ce qu’elle décline pour divers motifs : retour tardif le soir, impossibilité de s’absenter sur ses horaires de travail. Depuis six mois, les relations avec son amie et patronne se sont dégradées et elle ne veut rien lui demander. Je l’invite alors à se rapprocher d’un(e) chirurgien(e), proposition à son tour refusée. Nous l’invitons donc à reprendre rapidement contact avec la gynécologue qui nous l’a adressée, d’autant que celle-ci part prochainement à la retraite. Nous lui disons rester à sa disposition si besoin quand sa situation, tant personnelle que professionnelle, évoluera.
Vanessa est, elle, enthousiaste. Nous la revoyons trois semaines plus tard pour un apprentissage de l’utilisation du pessaire cube. Cela se passe sans difficulté et elle ressent le bénéfice. Lors d’une autre consultation la semaine suivante, nous abordons différents points fonctionnels. Un troisième rendez-vous est annulé du fait de sa charge de travail. Par messagerie, elle nous indique que tout se passe bien et qu’elle nous recontactera en début d’année. À ce jour, nous n’avons pas eu de nouvelles.
Ces deux patientes présentaient de nombreux points communs. Cela interroge sur les facteurs de risque du prolapsus : métier, hypothyroïdie, surcharge pondérale, constipation, ménopause, etc. Ces facteurs auraient dû inviter à une démarche préventive plus précoce.
La prévention consiste à éviter l’apparition, le développement ou l’aggravation de maladies ou d’incapacités.
Sont classiquement distinguées la prévention primaire qui agit en amont de la maladie (ex. : vaccination et action sur les facteurs de risque), la prévention secondaire qui agit à un stade précoce de son évolution (dépistages), et la prévention tertiaire qui agit sur les complications et les risques de récidive [4].
Ce qui a retenu notre attention chez ces deux femmes, c’est la réaction totalement inversée à notre proposition : l’adhésion de l’une, le refus de l’autre. En tant que professionnelles de santé, nous ne pouvons que proposer. Et à chacune de disposer quand c’est le bon moment pour elle.
* Le prénom a été modifié
Sophie Frignet, sage-femme libérale et formatrice à l’Institut de Gasquet, est l’autrice du livre Le Périnée des filles aux éditions de l’Éveil (2018).
Elle déclare des liens d’intérêt avec l’Institut de Gasquet.
Références bibliographiques
- [1] Baden W.F., Walker T.A. Genesis of the vaginal profile : acorrelated classification of vaginal relaxation. Clin Obstet Gynecol 1972 ; 15(4):1048-54.
- [2] HAS. Prolapsus génital de la femme – Prise en charge thérapeutique. mai 2021
- [3] https://www.larousse.fr
- [4] https://www.has-sante.fr/jcms/c410178/fr/prevention