À quelles situations réserver les touchers vaginaux et les examens au spéculum ? La littérature reste pauvre sur le sujet, témoin d’un manque d’intérêt ancien des professionnels concernant une pratique qui met pourtant les femmes mal à l’aise en consultation. Mais un groupe de travail pluridisciplinaire s’est penché sur la question pour émettre des recommandations pour la pratique clinique (RPC). « Des recommandations existaient déjà, éparpillées au sein d’autres RPC thématiques, témoigne le professeur Xavier Deffieux, qui a coordonné le groupe de travail. Mais toutes les situations n’étaient pas englobées et nous souhaitions rassembler les bonnes pratiques pour les rendre visibles, dire comment nous travaillons et rassurer les patientes. »
Face au contexte médiatique de plaintes contre le professeur Daraï et de dénonciations des violences gynécologiques et obstétricales, il s’agissait en effet de faire retomber l’inquiétude des femmes et d’harmoniser les pratiques. « Le vécu de l’examen est parfois difficile, certaines femmes le redoutent et évitent la consultation gynécologique, poursuit le professeur de l’hôpital Antoine-Béclère de Clamart. Nous devions déterminer dans quelles situations l’examen est justifié, pour éviter les examens inutiles et montrer le bien-fondé de la prise en charge. »
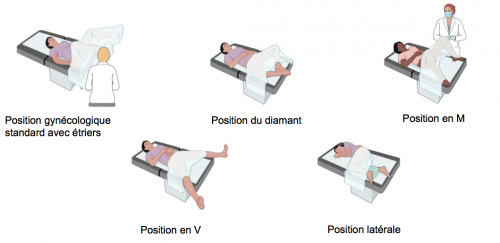
Différentes positions peuvent être proposées lors de l’examen pelvien, pour le confort des patientes. © D.R.
MOINS DE SYSTÉMATIQUE
Les Collèges des gynécologues et obstétriciens, des enseignants de gynécologie obstétrique, des enseignants de gynécologie médicale, des sages-femmes, de la médecine générale, de même que la Fédération nationale des collèges de gynécologie médicale, le Conseil national professionnel de gynécologie et obstétrique et gynécologie médicale et la Société de chirurgie gynécologique et pelvienne, en collaboration avec le Collectif interassociatif autour de la naissance et l’association d’usagers Endofrance ont planché pendant près d’un an pour aboutir à un consensus. Répondant à 26 questions, ils ont étudié l’intérêt clinique de l’examen pelvien dans le suivi gynécologique, pendant la grossesse et le post-partum et pour la prise en charge des maladies gynécologiques. Le toucher vaginal pendant l’accouchement n’a pas été abordé dans ces RPC, ayant déjà été traité dans les recommandations de la Haute Autorité de santé sur l’accouchement normal. De nombreuses recommandations sont d’un faible niveau de preuve ou résultent d’un accord d’experts, soulignant la nécessité de mener davantage d’études sur un sujet essentiel pour les femmes.
Ce n’est pas un scoop, mais les RPC ont le mérite de l’inscrire noir sur blanc : il est inutile de pratiquer un toucher vaginal avant de prescrire une contraception. De même pour le suivi ou la pose d’un diaphragme. « Nous n’avons pas de données sur ce que font les professionnels en consultation ni sur la pratique de l’examen pelvien systématique, mais certains craignent de passer à côté de pathologies ou de perdre la pratique de l’examen, témoigne Xavier Deffieux. En réalité, l’examen n’est pas récusé et reste nécessaire dans plusieurs situations, mais un examen systématique qui n’apporte pas d’information n’est pas pertinent. » En matière de suivi gynécologique, l’examen pelvien n’a d’intérêt que dans certains cas : saignements et douleurs pelviennes, douleurs anormales, incontinence urinaire et prolapsus, infertilité, pose de DIU, dépistage du cancer du col, suspicion d’endométriose ou douleurs pelviennes, masse abdominale ou pelvienne, ou saignement chronique. Pour le dépistage du cancer des ovaires, l’examen n’est pas recommandé à titre systématique. Pour la pose d’un diaphragme, les experts ne se sont pas prononcés, faute de données.
En obstétrique, l’examen pelvien n’a pas d’utilité pour le suivi de grossesse d’une femme asymptomatique, sans facteur de risque. Le toucher vaginal n’est recommandé de façon systématique qu’en cas de douleur aux deuxième et troisième trimestres de la grossesse. L’examen au spéculum n’est recommandé pendant la grossesse que pour le dépistage du cancer du col, en cas de saignements ou douleurs et de suspicion de perte de liquide. Les experts n’ont pas pu établir la nécessité d’un examen pelvien en cas de saignements aux deuxième et troisième trimestres de la grossesse et n’ont rédigé aucune recommandation en la matière. En postnatal, l’examen pelvien n’est pas non plus recommandé de façon systématique. L’anamnèse est donc essentielle. « La consultation ne se réduit pas à l’examen », rappelle ainsi Xavier Deffieux.
Surtout, les experts se sont enfin intéressés au vécu des femmes pendant l’examen. Soulignant les -sentiments de gêne ou d’humiliation qui peuvent être ressentis, ils ont étudié différentes façons de rendre l’examen moins inconfortable. Aucune n’est innovante et plusieurs solutions sont déjà utilisées par les sages-femmes. Mais, une fois de plus, le noter noir sur blanc devrait permettre la diffusion de pratiques bien-traitantes. Les experts recommandent ainsi d’utiliser un lubrifiant aqueux pour la pose d’un spéculum, afin de diminuer la douleur ressentie, y compris lors de la réalisation d’un frottis ou d’un prélèvement bactériologique vaginal. « La position gynécologique standard, les pieds dans des étriers en métal et en décubitus dorsal, étant associée à un moins bon vécu de l’examen pelvien chez certaines femmes, il est recommandé de leur proposer des positions alternatives : demi-assise, pieds à plat sur la table ou sur des repose-pieds plats », notent aussi les RPC. Les experts se sont interrogés sur l’opportunité d’utiliser un anesthésique local pour diminuer la douleur, le stress et l’anxiété des patientes. Mais une seule étude chez les femmes ménopausées sans traitement hormonal montre que l’application de crème de lidocaïne-prilocaïne à 5 %, cinq minutes avant l’insertion du spéculum est à la fois associée à des moindres douleurs, mais aussi à des sensations de brûlure. Aucune recommandation n’a donc été adoptée sur ce point. Faute de données, les experts n’ont pas non plus émis de recommandation concernant l’auto-insertion du spéculum, l’utilisation d’un spéculum en plastique ou en métal, gainé ou non, la diffusion d’huiles essentielles en consultation ou la possibilité de mettre une musique d’ambiance apaisante. « Nous manquons de littérature sur les conditions matérielles de l’examen pour améliorer le vécu des femmes, déplore Xavier Deffieux. –
De même, alors que la littérature est riche pour dire que des antécédents de violences sont -associés à un moins bon vécu de l’examen vaginal, elle est pauvre concernant l’impact de la recherche d’antécédent de violences sur le vécu des femmes lors de l’examen. Ce fut une frustration de ne pouvoir émettre de recommandation. » Les RPC ne concluent donc pas et renvoient aux recommandations de la HAS sur le repérage des femmes victimes de violences, qui demandent le repérage systématique.
AMÉLIORER LE VÉCU DES FEMMES
Les experts ont aussi étudié comment améliorer le savoir-être et le savoir-faire des soignants pendant l’examen, ce qui passe par la formation. Les études sur l’apprentissage par compagnonnage et cours théoriques, par la simulation sur des mannequins et grâce à des patientes-professeures ont été analysées. Différentes méta-analyses d’essais randomisés menés aux États-Unis, au Royaume-Uni et en Suède montrent un net bénéfice de la formation par des patientes-professeures par rapport à d’autres modalités d’enseignement. Mais cette pratique, très utile pour améliorer la communication pendant l’examen, n’est pas développée en France. C’est pourquoi les RPC recommandent l’apprentissage avec des séances de simulation sur mannequin basse fidélité en formation initiale, la littérature ayant montré le gain de confiance et la diminution de l’appréhension des étudiants avec cette méthode. Ces RPC, dont le texte d’une centaine de pages n’est pas encore publié, actent ainsi les évolutions sociales. Il était temps, car les femmes ne sont plus prêtes à supporter des examens pelviens systématiques et sans consentement réel.
■ Nour Richard-Guerroudj