Menée en mars 2021 en France métropolitaine, grâce à 1300 enquêtrices, essentiellement des sages-femmes et étudiantes sages-femmes, l’Enquête nationale périnatale (ENP) a été rendue publique le 6 octobre dernier. Toutes les maternités ont participé, sauf trois établissements privés, et 96 % des 12 723 femmes sollicitées ont répondu, livrant une masse d’indicateurs sur la santé des femmes et le système de soins en périnatalité. Reflet des préoccupations actuelles, l’EPN 2021 s’est intéressée à quatre nouveaux thèmes : le vécu de la douleur à l’accouchement, les gestes ou attitudes inappropriées des soignants, le vécu à deux mois en post-partum et le recours à l’intérim en maternité. Mais lors des Journées de la Société française de médecine périnatale (SFMP), qui se sont tenues du 12 au 14 octobre à Lille, où les résultats de l’ENP ont été détaillés, les investigateurs ont surtout insisté sur la tendance à une médicalisation plus raisonnée de la naissance.
VERS UNE JUSTE MÉDICALISATION ?
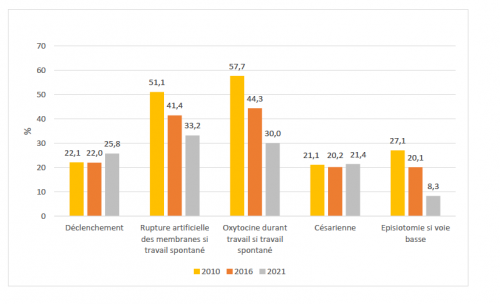
« Il est rassurant d’observer que, malgré l’augmentation de facteurs défavorables, comme l’âge de la première grossesse et l’obésité, les taux d’interventions médicales se maintiennent, voire diminuent », note Nathalie Lelong, statisticienne au sein de l’équipe Épopé de l’Inserm. Alors que l’OMS alerte régulièrement sur l’épidémie de césariennes dans le monde, la France contient son taux. Il a progressé de façon non statistiquement significative entre 2016 et 2021, passant de 20,3 % à 21,4 %.
L’ENP 2021 note aussi que 33,2 % des femmes en travail spontané ont eu leurs membranes rompues artificiellement en 2021, contre 41,4 % en 2016. Et 30 % d’entre elles ont reçu une administration d’oxytocine durant le travail en 2021, contre 44,3 % en 2016. Quant au taux d’épisiotomie, il est passé de 20,1 % en 2016 à 8,3 % en 2021. « Les recommandations de bonnes pratiques sur l’administration d’oxytocine pendant le travail de 2017 et sur la prévention et la protection périnéale de 2018 ont donné lieu à des changements de pratiques rapides, se réjouit Camille Le Ray, gynécologue-obstétricienne au Chu de Port-Royal et responsable scientifique de l’ENP. Souvent, il faut davantage de temps pour que des recommandations se diffusent. » Pour sa part, Anne Evrard, coprésidente du Collectif interrassociatif autour de la naissance (Ciane), intervenant aux Journées de la SFMP, a rappelé que la baisse du taux d’épisiotomie fait suite aux nombreuses interpellations du Ciane depuis 2005. « Si vous avez bien travaillé, les usagers aussi ! », a-t-elle plaisanté à l’adresse des professionnels.
Surtout, Anne Evrard a estimé qu’il fallait aller plus loin dans la mise en œuvre des recommandations de 2018 de la Haute Autorité de santé sur l’accouchement normal et l’accompagnement physiologique : « Pour des raisons éthiques, il serait temps de favoriser les accouchements normaux et physiologiques pour toutes les femmes et non pas seulement pour celles qui en font la demande. » Pour l’instant, les efforts réalisés par les établissements pour se doter d’espaces physiologiques ou faciliter l’accès aux plateaux techniques aux sages-femmes ne profitent qu’aux femmes à bas risque qui expriment des souhaits particuliers. L’ENP 2021 note tout de même que près de 70 % des maternités disposent désormais d’un espace physiologique, au lieu de 40 % en 2016. Et 21,2 % ouvrent leur plateau technique aux sages-femmes, contre 12,1 % en 2016.
On peut cependant questionner la tendance à une « médicalisation raisonnée » alors que l’ENP 2021 relève que les déclenchements concernent désormais une femme sur quatre. Le taux est passé de 22 % en 2016 à 25,8 % en 2021. Depuis l’étude « Arrive » de William Grobmann, publiée en 2018, plaidant en faveur du déclenchement à 39 SA pour toutes les femmes à bas risque pour éviter des césariennes, la pratique tend à se libéraliser. En France, les obstétriciens sont partagés, mais certains n’attendent pas les résultats d’autres études pour augmenter leur taux. « D’un point de vue scientifique, j’ignore s’il faut diminuer le taux de déclenchement, estime Camille Le Ray. En revanche, nous savons que les essais randomisés sont réalisés dans des conditions rigoureuses, mais particulières. Si le déclenchement était généralisé en population, les résultats seraient-ils les mêmes que dans l’étude de Grobmann ? Il faut surtout réfléchir aux modalités d’information des femmes et tenir compte de ce qu’elles souhaitent. » Autre indicateur qui doit continuer à susciter l’attention : le taux d’hémorragie du post-partum (HPP). Il s’établit à 11,6 %, sans qu’il soit possible de le comparer avec une période précédente. L’ENP 2021 relève d’ailleurs un doublement des HPP sévères, de 1,8 % à 3 % entre 2016 et 2021.
© Inserm – Épopé – 2021
BIENTRAITANCE : PEUT MIEUX FAIRE
Avec un taux de péridurale de près de 83 % et 74,2 % des établissements proposant une analgésie autocontrôlée de type PCEA (au lieu de 54 % en 2016), l’ENP 2021 a décidé d’interroger les femmes sur la douleur ressentie à l’accouchement. Résultat : si 90 % des femmes se disent « satisfaites », voire « très satisfaites » des méthodes utilisées pour soulager la douleur, près de 30 % rapportent avoir ressenti une douleur insupportable en cas de voie basse spontanée et 37,8 % en cas de voie basse instrumentale (forceps, ventouse). Alors que le Ciane dénonce depuis plusieurs années les « césariennes à vif », 10,4 % des femmes césarisées ressentent une douleur insupportable en début d’opération. C’est pourquoi, dans un communiqué analysant les résultats de l’ENP 2021, le Ciane estime qu’« il est temps d’appliquer les recommandations du Caro sur l’insuffisance d’analgésie au cours de la césarienne (2019) et d’initier cette même réflexion concernant les accouchements instrumentaux ».
Dans la même veine, l’ENP 2021 s’est penchée sur certaines violences obstétricales. Ainsi, 10 % des femmes disent avoir été confrontées à des paroles ou attitudes inappropriées de la part des soignants pendant leur grossesse, accouchement ou séjour en maternité et 7 % à des gestes inappropriés. De plus, 4,2 % des femmes déclarent que les professionnels n’ont jamais demandé leur accord avant la réalisation d’un toucher vaginal durant la grossesse. La demande et le respect du consentement n’ont pas été étudiés concernant d’autres actes. Comme l’analyse le Ciane, le projet de naissance, proposé dans 65 % des maternités, « n’est pas un gage suffisant de bientraitance ». « La lutte contre la maltraitance et le respect du consentement des femmes doivent devenir des indicateurs de qualité des soins », réclame le Ciane.
Un volet sur le suivi à deux mois a pour la première fois été initié dans l’ENP 2021. Elle révèle ainsi des données inquiétantes : près de 16 % des femmes déclarent avoir vécu difficilement ou très difficilement leur grossesse et 12 % avoir un mauvais, voire très mauvais vécu de leur accouchement. Environ 17 % des femmes déclarent que la période écoulée depuis la naissance a été ressentie comme difficile ou très difficile. Et un quart des femmes affirment présenter des douleurs physiques liées à leur accouchement deux mois après. Près de 2 tiers des femmes n’ont pas au moins 3 personnes proches qu’elles peuvent solliciter en cas de graves difficultés personnelles. Au total, ce sont près de 17 % des femmes qui présentent des symptômes de dépression post-partum, un taux conforme à la littérature internationale. Déployer et pérenniser la politique des 1000 premiers jours est donc plus que jamais crucial.
PLUS GRANDE PLACE DES SAGES-FEMMES
Chaque édition de l’ENP donne une photographie du système de santé. Sans surprise, étant donné la crise du recrutement dans toutes les professions de la périnatalité, le tableau est sombre. La France ne compte plus que 456 maternités, dont près de la moitié recourent à l’intérim ou à des vacataires pour les gynécologues-obstétriciens et anesthésistes, 41 % pour les pédiatres et 38 % pour les sages-femmes. Pour les investigateurs, cette baisse du nombre d’établissements avec une autorisation d’activité en obstétrique est en lien avec la baisse du nombre de naissances. « Le nombre de naissances vivantes, passé sous le seuil des 698 000 en 2020 (remonté aux alentours de 702 000 en 2021), est historiquement le taux le plus faible enregistré depuis 1995, date de la première édition de l’enquête nationale périnatale », note le rapport. Il n’empêche : l’instabilité des équipes de soins fragilise la mise en place de projets et des démarches d’amélioration des pratiques. Et bien que l’ENP 2021 note que les refus d’inscriptions sont en baisse, les maternités de types III, elles-mêmes en augmentation, sont engorgées. Les maternités réalisant plus de 3500 accouchements par an refusent les inscriptions dans 48 % des cas. Ces phénomènes se sont sans doute aggravés courant 2022.
Point positif relevé par l’ENP 2021 : la place plus grande prise par les sages-femmes. Si le suivi de grossesse reste en majorité réalisé par un gynécologue-obstétricien, une sage-femme a été la responsable principale de ce suivi dans 40 % des cas. La part des sages-femmes en libéral ayant réalisé ce suivi a triplé en cinq ans, passant de 8,5 % en 2016 à 22,9 % en 2021. Les libérales réalisent aussi la majorité des entretiens prénataux précoces, même si ces derniers sont loin d’être généralisés (36,5 % des femmes déclarent en avoir bénéficié). En établissement, les sages-femmes effectuent 88,6 % des accouchements par voie basse spontanée.
En post-partum, alors que le Prado coordonné par les agents de la Cnam a pris fin, 89 % des maternités proposent un accompagnement à domicile via des sages-femmes libérales. Les visites à domicile par une sage-femme hospitalière « restent assez peu développées et stables entre 2016 et 2021 » : 4 % des maternités proposent cette offre. Les visites à domicile par une sage-femme de la PMI ou une puéricultrice de la PMI ont en revanche augmenté, passant de 65,8 % en 2016 à 82,1 % en 2021. Au total, 79 % des femmes ont bénéficié d’une visite à domicile d’une sage-femme. Cela interroge tout de même sur les autres 21 % délaissées à leur retour à domicile.
MANNES D’ÉTUDES
L’ENP 2021 fournit de nombreux autres résultats sur la littéracie en santé, l’offre de consultations spécialisées ou la santé des femmes et des nouveau-nés, par exemple. En outre, pour la première fois, les données de l’ENP 2021 ont été appariées à celles du Système national des données de santé (SNDS). « Ce rapprochement devrait, en particulier, fournir des éléments supplémentaires sur la santé mentale des femmes, grâce au recueil des données sur l’année suivant l’accouchement (achat d’antidépresseurs, d’anxiolytiques, consultations remboursées…), mais aussi sur les antécédents et les facteurs de risque », notent les enquêteurs.
Alors que chaque édition de l’ENP sert de base de données à une cinquantaine d’études ultérieures, le cru 2021 devrait donner lieu à bien plus de publications encore. Preuve du rôle grandissant des sages-femmes dans le système de soins, deux études toujours en cours s’intéressent à leur place dans le parcours des femmes. L’une d’elles examine les déterminants du non-recours aux visites postnatales à domicile par une sage-femme et une autre se penche en détail sur la place de la sage-femme en prénatal.
■ Nour Richard-Guerroudj


